Un ulcère de pression (ou ulcère de décubitus) est une lésion localisée de la peau ou des tissus sous-jacents, généralement au niveau d’une proéminence osseuse. Ce type d’ulcère est occasionné par une pression ou une pression associée à des forces de cisaillements (2). La pression empêche le sang de circuler correctement, avec pour conséquence la mort cellulaire, la nécrose des tissus et l’apparition d’ulcères. Les personnes en fauteuil roulant ou alitées (p. ex., après une chirurgie ou une blessure) sont particulièrement à risque.
Cause majeure de morbidité
Les ulcères de pression représentent une importante cause de morbidité et de mortalité, particulièrement chez les personnes qui présentent une perception sensorielle altérée, une immobilité prolongée ou un âge avancé. Les ulcères de pression se développent plus communément au niveau d’une proéminence osseuse, comme les coudes, les talons, les hanches, les chevilles, les épaules, le dos, et l’arrière de la tête.
Classification
Les ulcères de pression sont classés selon le degré de dommages tissulaires observés. En 2009, le comité consultatif EPUAP-NPUAP a convenu d'une classification en quatre stades (3) :
Catégorie/stade I : Rougeur non blanchissable sur une peau intacte.
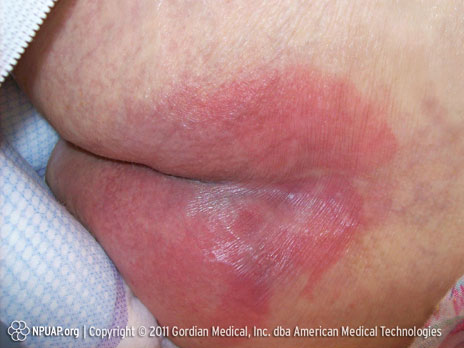
Fesses, Stade I. Source : NPUAP&, utilisée avec autorisation.
Peau intacte avec érythème non blanchissable sur une zone localisée, généralement au niveau d’une proéminence osseuse. Peut aussi s’accompagner d’une décoloration de la peau, de chaleur, d’un œdème, d’une induration des tissus ou de douleur. La blancheur peut ne pas être visible sur une peau à la pigmentation foncée.
Catégorie/stade II : Perte de la peau d’épaisseur partielle ou cloque
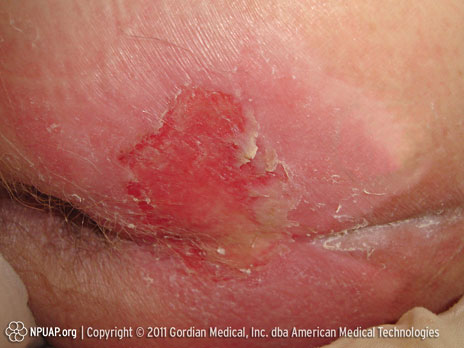
Fesses, Stade II. Source : NPUAP&, utilisée avec autorisation.
Perte partielle de l’épaisseur de la peau qui se présente comme un ulcère superficiel et ouvert avec un lit rouge-rosé, dépourvu de tissu nécrotique. Peut également se présenter sous la forme d’une ampoule intacte, ouverte ou crevée remplie de sérum ou d’un épanchement sérosanguin.
Catégorie/stade III : Perte totale de l’épaisseur de la peau (graisse visible)
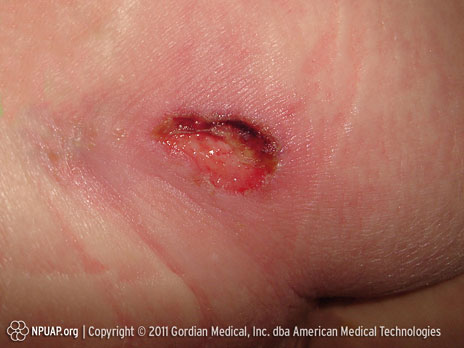
Ischion, Stade III. Source : NPUAP&, utilisée avec autorisation.
Perte totale de l’épaisseur de la peau La graisse sous-cutanée peut être visible, mais les os, tendons ou muscles ne sont pas exposés. Du tissu nécrotique peut être présent. Il peut y avoir présence d'espaces sous-minés ou de tunnellisation.
Catégorie/stade IV : Perte totale de l’épaisseur de la peau (muscle/os visible)
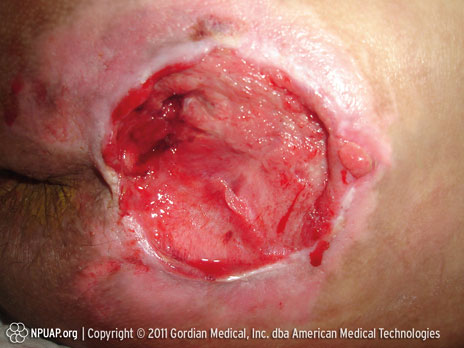
Coccyx, Stade IV. Source : NPUAP&, utilisée avec autorisation.
Perte totale de l’épaisseur de la peau avec os, tendon ou muscle exposé. Du tissu nécrotique ou un escarre peut être présent. Présente souvent un espace sous-miné ou une tunnellisation.
Catégorie/stade : Inclassable
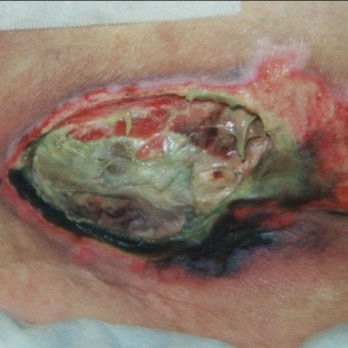
Perte totale de l'épaisseur de la peau ou de tissu pour laquelle la profondeur réelle de l'ulcère est complètement masquée par le tissu nécrotique (jaune, beige, gris, vert ou brun) ou l’escarre (beige, brune ou noire) dans le lit de la plaie.
Besoins relatifs au traitement (2,3)
- La pression doit être soulagée ou éliminée par des mesures appropriées.
- Le soin de la plaie doit être optimisé par :
- Un débridement des tissus nécrotiques
- Le nettoyage approprié de la plaie et de la peau périlésionnelle
- L’utilisation de pansements appropriés maintenant un milieu humide
Les pansements adaptés au traitement des ulcères de pression sont les pansements de mousse ou d’alginate qui offrent une absorption supérieure et une gestion optimale des exsudats, comme Biatain Silicone, Biatain adhésif ou Biatain Alginate . Les pansements qui libèrent de l’argent, comme Biatain Ag ou Biatain Alginate Ag, peuvent aider à prévenir ou à résoudre l’infection de la plaie.
Téléchargez nos conseils pour la prévention, l’évaluation et le traitement des ulcères de pression :
Ulcères de pression : prévention et traitement : Un guide pratique de Coloplast (pdf)