icône
Lésions cutanées associées à l’humidité
Les lésions cutanées associées à l'humidité (LCAH) sont des lésions de la peau dues à une exposition soutenue ou répétée à l’humidité. Il existe quatre types communs de LCAH :
- Dermatite intertrigineuse
- Dermatite associée à l’incontinence
- Dermatite associée à l’humidité périlésionnelle
- Dermatite associée à l’humidité péristomiale
Pour chacun de ces quatre types de lésions cutanées, une exposition prolongée à l’humidité peut causer non seulement de la rougeur et de l’inflammation, mais aussi une érosion de la peau ou une infection.
Dermatite intertrigineuse (DIT)
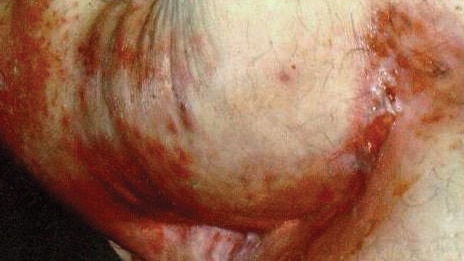
Lésion non caustique due à l’humidité : transpiration
Inflammation à l'interface peau sur peau ou peau-appareil due à la transpiration, à la friction et à la biocontamination bactérienne ou fongique. Ses caractéristiques comprennent l’érythème, les démangeaisons, la macération l’érosion et les odeurs (possibilité de lésions satellites).
Interventions
- Évaluez et traitez la cause
- Nettoyez délicatement la peau à tous les jours avec un nettoyant pour la peau sans rinçage au pH équilibré. (Mousse Bedside® Care)
- Épongez ou séchez à l’air.
- Placez InterDry® dans le pli cutané ou sous l’appareil médical.
- Laissez 5 cm (2 po) exposés à l'air.
- Inscrivez la date et vos initiales sur le textile InterDry.
- Ajustez sa position au besoin.
- Remplacez-le s’il est souillé par l’urine, les selles ou le sang.
- Jetez-le après 5 jours d’utilisation.
Dermatite associée à l’incontinence (DAI)
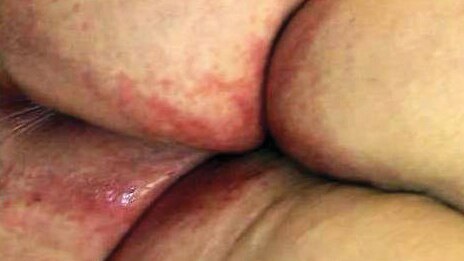
Lésion caustique due à l’humidité : selles ou urine
(plus communément appelé érythème fessier) Inflammation de la peau qui survient lorsque l’urine ou les selles viennent en contact avec la région périnéale ou périgénitale, l’intérieur des cuisses, les fesses ou les plis cutanés adjacents. Ses caractéristiques comprennent l’inflammation et l’érythème, avec ou sans érosion ou dénudement.
Interventions
- Évaluez et traitez la cause de l'incontinence
- Utilisez un dispositif de contention urinaire ou fécale. Envisagez l'utilisation d'un cathéter externe pour homme (Conveen® Optima).
- Offrez d’aller à la salle de bain au moins toutes les 2 heures, selon les besoins.
- Nettoyez la peau lorsqu’elle est souillée avec un nettoyant doux sans rinçage (Mousse Bedside-Care®).
- Appliquez un onguent barrière contre l'humidité (Critic-Aid® Clear ou Lotion Baza Cleanse & Protect®) sur la région affectée.
- Appliquez un traitement antifongique topique, si nécessaire.
- Envisagez l'utilisation d'un coussinet absorbant ou d'une culotte d’incontinence.
Dermatite associée à l’humidité périlésionnelle
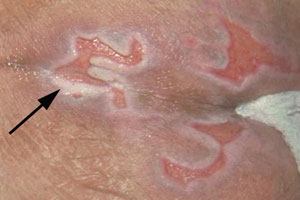
Lésion caustique due à l’humidité : exsudats de la plaie
Lorsque l’exsudat de la plaie est en contact de façon prolongée avec la peau, il est probable que des lésions cutanés se produisent. Ses caractéristiques comprennent l’inflammation et l’érythème, avec ou sans érosion.
Interventions
- Évaluez la cause des lésions en périphérie de la plaie. Si la plaie produit une grande quantité d’exsudat, privilégiez l'utilisation d'un pansement absorbant (gamme de pansements Biatain) LIEN VERS LE GUIDE DE PRODUITS
- Nettoyez la plaie lors de chaque changement de pansement à l'aide d'un nettoyant pour plaies à base de sérum physiologique (Nettoyant pour plaies Sea-Clens®). Asséchez les bords de la plaie en épongeant.
- Appliquez une barrière cutanée protectrice aux abords de la plaie.
- Laissez sécher et appliquez de nouveau.
Dermatite associée à l’humidité péristomiale
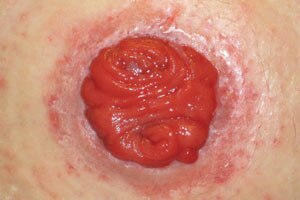
Lésion caustique due à l’humidité : effluent de la stomie
Inflammation autour d’une stomie due à un contact prolongé des selles ou de l’urine sur la peau péristomiale.
Interventions
- Évaluez la cause de la lésion péristomiale
- Prévenez tout autre dommage (p. ex., découpez l'ouverture du protecteur cutané de stomie à la taille appropriée, remplacez le sac selon l'horaire prévu, remplacez le sac immédiatement en cas de sensation de brûlure ou d'irritation).
- Nettoyez délicatement la peau péristomiale avant d'appliquer un nouvel appareillage de stomie. Asséchez en épongeant.
- Si la peau est humide et suintante, envisagez de la traiter avec la technique de l'encroûtemente (poudre de stomie).
Candidose
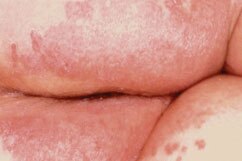
infection à levure
infection à levure de la peau causée par Candida. On la trouve généralement dans les endroits chauds et humides, comme les plis cutanés. Ses caractéristiques comprennent de petites pustules et une éruption cutanée rouge sang avec macération, et des lésions satellites.
Interventions
- Évaluez et traitez la cause.
- Nettoyez délicatement avec un nettoyant pour la peau au pH équilibré. (Mousse Bedside-Care®)
- Options de prise en charge :
- On peut utiliser un traitement antifongique topique.
- En cas d’incontinence : appliquez une barrière antifongique contre l'humidité.
- Pour les plis cutanés : utilisez InterDry® pour éliminer la friction, l’humidité et la biocontamination bactérienne ou fongique.&
Xérosis
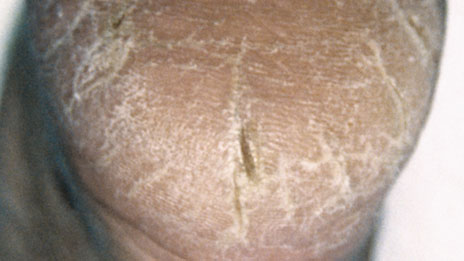
Peau sèche :
Une sécheresse anormale de la peau. Ses caractéristiques comprennent une peau sèche, squameuse, qui démange et qui est de couleur rouge. Elle peut présenter des fissures et des crevasses. Les bras, les jambes et les talons sont les plus souvent touchés. Un prurit peut être présent.
Interventions
- Évaluez et traitez la cause de la sécheresse cutanée.
- Nettoyez délicatement avec un nettoyant pour la peau au pH équilibré. (Mousse Bedside-Care®).
- Appliquez un hydratant sur la peau au moins une fois par jour (Sween® 24).
- Pour l’exfoliation de la peau extrêmement sèche ou fissurée, comme les talons, utilisez un hydratant à base d’urée et d’acide lactique (Crème Atrac-Tain®).
Érythrasma
Une infection bactérienne causée par Corynebacterium minutissimum. Ses caractéristiques comprennent des plaques d’un brun rougeâtre, légèrement squameuses et bien délimitées, qui surviennent dans les endroits humides comme l’aine, les aisselles et les plis cutanés. Un prurit peut être présent.
Interventions
- Évaluez la cause de l'irritation cutanée.
- Nettoyez délicatement avec un nettoyant au pH équilibré. (Mousse Bedside-Care®)
- Options de prise en charge :
- On peut utiliser un traitement antibactérien topique.
- Pour les plis cutanés ou sous les appareils médicaux : utilisez InterDry® pour éliminer la friction, l’humidité et la biocontamination bactérienne ou fongique.&
Tinea cruris
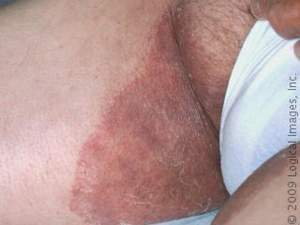
Eczéma marginé
Une infection fongique de l’aine causée par la friction et la transpiration. Ses caractéristiques comprennent une éruption rouge squameuse, avec démangeaisons, qui peut s’étendre de l’aine jusqu’aux organes génitaux, à l’intérieur des cuisses, aux fesses et à l’anus.
Interventions
1. Évaluez et traitez la cause
2. Nettoyez délicatement avec un nettoyant au pH équilibré. (Mousse Bedside-Care®)
3. Options de prise en charge :
• On peut utiliser un traitement antifongique topique.
• En cas d’incontinence : appliquez une barrière antifongique contre l'humidité.
• Pour les plis cutanés : utilisez InterDry® pour éliminer la friction, l’humidité et la biocontamination bactérienne ou fongique.&
Tinea pedis
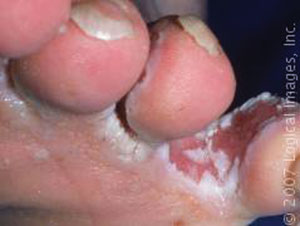
Pied d’athlète
Une infection fongique du pied. Ses caractéristiques comprennent le fendillement, la macération, une desquamation et une sensation de brûlure entre les orteils.
Interventions
- Évaluez et traitez la cause
- Nettoyez délicatement à l’aide d’un nettoyant pour la peau au pH équilibré (Mousse Bedside Care®).
- Options de prise en charge :
- utilisez InterDry® entre les orteils pour éliminer la friction, l’humidité et la biocontamination bactérienne ou fongique.&
- On peut utiliser un traitement antifongique topique.
Prurit anal
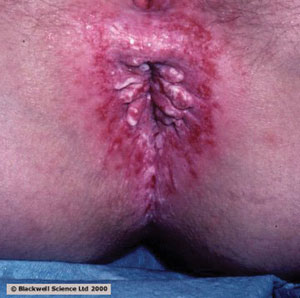
Démangeaisons chroniques
Des éruptions qui démangent énormément autour de l’anus causées par l’exposition à des irritants dans les selles. Les éruptions sont aggravées par l’utilisation vigoureuse de papier de toilette ou par le lavage avec de l’eau et du savon.
Interventions
- Évaluez la cause de l'irritation cutanée
- Après chaque défécation, nettoyez délicatement la peau avec un nettoyant sans rinçage au pH équilibré pour la peau et la région périnéale (Mousse Bedside® Care ou Baza Cleanse & Protect®).
- Appliquez une protection cutanée (Critic-Aid® Clear).